Les examens
L'interrogatoire du
patient permet de renseigner le médecin sur l'existence de symptômes urinaires
ou autres, sur les autres maladies éventuelles (hypertension, diabète…), sur
les facteurs de risque (familiaux…) et sur les traitements en cours.
Certains cancers de la
prostate peuvent être découverts à cause de symptômes urinaires (diminution de
la force du jet, envies fréquentes d'uriner) bien que ces symptômes soient
habituellement liés à un simple adénome de la prostate (hyperplasie bénigne de
la prostate) pratiquement toujours associé au cancer. Parfois, le cancer de la
prostate est découvert en raison de troubles de l'érection, de douleurs
vertébrales. Dans la plupart des cas, les cancers de la prostate peu évolués
n'entraînent aucun trouble décelable par le patient, et c'est pour cela qu'il
est particulièrement important de faire un toucher rectal et un dosage de
l'antigène spécifique de la prostate (PSA) si l'on veut le découvrir
précocement à un stade où il est curable.
Les examens cliniques.
1)
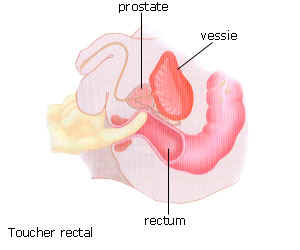
Toucher rectal
Il
consiste en une palpation de la face antérieure de la prostate.
En effet, comme la prostate est
située juste en avant du rectum, est peut-être d'épargne doit introduit dans
l'anus (toucher rectal). Grâce à cet examen le médecin de pouvoir apprécier le
volume de la prostate, la régularité des contours de consistance de la glande.
Ce que les qu'il est limité :
1. L'appréciation de liaisons
siégeant dans la partie antérieure de la glande est impossible.
La détection d'une anomalie localisée
de consistance, d’indurations, pouvant être symptomatique de cancer, le plus
souvent n'aura lieu que si celui-ci siège sur la face postérieure de la glande
: Les nodules ne n'hésitent latéraux, antérieurs ou centraux échapperont
totalement à l'investigation.
2. Estimation du volume
consiste à estimer la taille d'une glande assimilée à une sphère, à partir de
la connaissance de moins d'un tiers de sa surface. On comprend donc les
incertitudes d'un tel examen.
Malgré tout le toucher rectal
reste avant tout l'un des principales examens de la prostate.
Réalisation :
L’examen
sera effectué avec l'index coiffé d'un doigtier ou d'un gant d’examen. On
procédera à une vérification adéquate de toutes les faces du doigtier.
La position du patient est
essentiellement variable avec les opérateurs : la position de décubitus dorsal
avec ou sans mise en place des points sous les fesses, la position de décubitus
latéral, la position genou pectoral, ou encore patient debout penché en avant
les coudes sur la table d'examen. Les deux examens les plus facilement
réalisable sont en position de décubitus dorsal ou debout penché en avant, ils
permettent un contact direct de la pulpe du doigt avec la prostate.
L'appréciation de la prostate
se fera sur la forme, le volume, asymétrique et la consistance.
La valeur prédictive positive qui vis-à-vis du cancer, du seul toucher rectal est estimé entre 21 % et 25 % dans la littérature, ce qui voudrait dire que seule un sur quatre ou cinq patients ayant un toucher rectal suspect de cancer en serait effectivement porteur.
Les P.S.A.
1) introduction
Le P.S.A ou l'antigène
prostatique spécifique, est considéré à actuels comme le meilleur marqueur de
la pathologie prostatique. Il s'agit d'une protéase de la famille des
kallicreines fabriqués quasi exclusivement par les cellules épithéliales
bordant les acini et les canaux excréteurs des glandes prostatiques.
Physiologiquement,
le P.S.A. est excrétée dans la lumière des glandes prostatiques et se
retrouvant concentration élevée (20 000 ng/ml) dans le liquide séminal où
il intervient dans la liquéfaction du coagulum séminal. Cette sécrétion
apparaît sous la dépendance des androgènes, selon des mécanismes mal connus.
La présence de
P.S.A dans le courant sanguin témoigne d'une situation pathologique qui
entraîne sa fuite une des cellules prostatiques vers le plasma. Ils existent
sous trois formes, dont notamment les P.S.A libres.
2) Dosage :
Le taux de PSA dans le sang est exprimé en nanogrammes par millilitres
(ng/ml) et le résultat est habituellement considéré comme normal si le taux est
inférieur à 4 ng/ml.
Plus le taux de PSA est élevé, plus le risque de cancer de
la prostate est grand. Le test en lui-même ne permet pas de dire s'il y a ou
pas un cancer de la prostate. En effet, l'adénome de la prostate ou hyperplasie
bénigne de la prostate (l'augmentation de volume bénigne, non cancéreuse,
observée chez pratiquement tous les hommes après un certain âge), et la prostatite
(l'infection de la prostate par un microbe) peuvent également causer une
élévation variable du taux de PSA. Le PSA peut également être augmenté après un
rapport sexuel, un toucher rectal, une échographie endorectale, des biopsies de
prostate, le vélo … Par ailleurs, 25% des hommes ayant un cancer ont un taux de
PSA normal, ce qui explique pourquoi un toucher rectal doit toujours être fait
en plus du simple dosage du PSA. Le taux de PSA peut être abaissé par
différents médicaments. Le PSA est cependant l'élément essentiel du diagnostic.
- Si le toucher
rectal et le taux de PSA sont tous les deux normaux (inférieur à 4ng/ml), on
peut habituellement rassurer le patient sur l'absence de cancer de la prostate.
-
Un
taux de PSA supérieur à 10 ng/ml est considéré comme élevé. C'est ce détecteur
a essentiellement des cancers (bonne spécificité) mais en laisse beaucoup non
diagnostiqués (mauvaise sensibilité).
- Un taux entre 4 et 10 ng/ml est considéré comme limite ou suspect selon l'âge du patient et le volume de la prostate. Dans ce cas, l'évolution dans le temps du taux de PSA d'une part, et le rapport PSA libre/PSA total d'autre part, doivent être pris en compte.
3) Le dosage du P.S.A
libre ou du rapport P.S.A sur P.S.A totale :
Des travaux concordants ont montré que le rapport P.S.A
libre sur P.S.A total été plus élevé dans l'hypertrophie bénigne (28 %)
que dans le cancer prostatique (18 %). Aucune explication n'est encore apportée
à ce phénomène, mais il peut être utile pour diminuer le nombre de faux
positifs (améliorer la spécificité) du dosage de P.S.A utilisé comme critère de
dépistage du cancer prostatique.
Une élévation modérée du taux de
PSA, entre 4 et 10 ng/ml, est difficile à interpréter. Le problème est d'éviter
des biopsies inutiles, sans risquer de méconnaître un éventuel cancer de la
prostate.
Le PSA présent dans le sérum
circule en grande partie liée à des protéines. La mesure du pourcentage de PSA
libre (non lié à des protéines), forme qui est diminuée en cas de cancer de la
prostate, permet d'améliorer la fiabilité du PSA total en cas de taux
intermédiaire (entre 4 et 10 ng/ml).
Généralement, la valeur limite du ratio PSA libre/PSA total
est fixée à 15 %. Ainsi, quand le PSA total est entre 4 et 10 ng/ml, avec un ratio
PSA libre/PSA total > 15 %, le diagnostic d'adénome prostatique bénin
est le plus probable. Quand le ratio est < 15 %, le diagnostic de cancer de
la prostate doit être suspecté et des biopsies prostatiques échoguidées sont
recommandées.
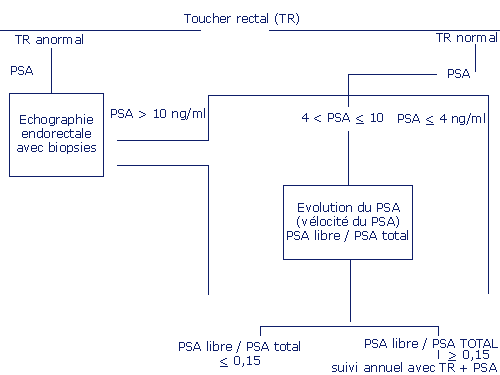
arbre
de décision des investigations.
Enfin, le taux de PSA est très utilisé pour suivre l'efficacité des traitements. L'augmentation du taux de PSA après traitement (chirurgie, radiothérapie ou traitement hormonal) est habituellement le signe d'une récidive ou d'une inefficacité du traitement.
Les examens
d'imagerie.
1) Echographie endorectale.
L'utilisation de l'échographie à bouleverser l'approche de
la maladie prostatique, car elle permet pour la première foi une visualisation
directe du parenchyme prostatique, allant jusqu'à distinguer des zones
anatomiques périphériques et transitionnelles.
L'examen ultra
sonore commencera toujours par un examen transabdominale : il nécessite une
vessie modérément remplie et permet d'explorer le parenchyme prostatique, la
paroi vésicale, le résidu post-mictionnel etc... Et permet une approche du
volume prostatique. Elle sera éventuellement poursuivie par une échographie
transrectale, réalisé avec une sonde biplan permettant de mettre en évidence
des coupes transversales (coronales) de la glande perpendiculaire à l'accès de
l'urètre, mais aussi longitudinales dans le plan de l'urètre.
Des logiciels performants
peuvent construire, à partir des différentes coupes, des images
tridimensionnelles de la prostate.
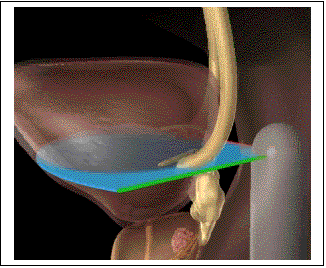
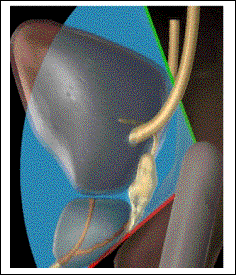
C'est la
méthode de choix pour :
-calculer le
volume de la prostate.
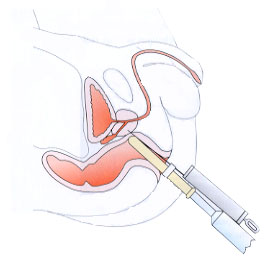
-examiner la
structure interne du parenchyme, l'échographie met en évidence, des nodules
hyper ou hypo-échogènes non palper lors du toucher rectal.
2) Scanner
Son
intérêt est limité à la détection d'un envahissement ganglionnaire locorégional.
Elle n'objective que les modifications de volume des ganglions, mais ne préjuge
pas de l'étiologie de ces adénomégalies et ne peut mettre en évidence les
envahissements ganglionnaires microscopiques
3) IRM :
L'imagerie par résonance magnétique (IRM) ressemble à un
scanner mais utilise un champ magnétique au lieu de rayons. L'IRM peut détecter
des ganglions augmentés de volume. Surtout, on peut utiliser une sonde rectale
(IRM endorectale) pour obtenir des images très précises du contour de la
prostate et déceler une extension extraprostatique du cancer qui ne peut être
détectée par une autre méthode. La détection d'une extension du cancer au-delà
de la limite de la prostate contre indique le traitement chirurgical
(prostatectomie totale).
La structure interne de la prostate est visualisée sur des images en T2 tandis que la glande se différencie des organes de voisinage sur les images en T1. Ces dernières permettent donc parfois de mettre en évidence une extension intra-prostatique du cancer.
4) Scintigraphie osseuse.
Cet
examen permet de détecter l'extension du cancer de la prostate aux os. Un
produit radioactif le pyrophosphate de technétium est injecté par voie
intraveineuse et va se fixer sur les os. Il sera alors détecter par une caméra.
On peut mettre en évidence la présence de métastases osseuses du cancer de la
prostate car celles-ci apparaissent sous la forme de foyers hyperfixation (zone
où il y a une forte condensation du produit radioactif).
Explorations
anatomiques
1) Curage ganglionnaire.
Les ganglions lymphatiques sont
difficiles à explorer cliniquement, et seront prélevés par un curage
ganglionnaire iliaque interne et obturateur. Se sont les ganglions du petit
bassin par lesquels transitent la lymphe venant de la prostate. Ce prélèvement
est réalisé comme le premier temps de la prostatectomie radical. Les ganglions
sont enlevés par une incision faite dans le bas-ventre, ceci étant fait juste
avant la prostatectomie totale. Si des cellules cancéreuses sont trouvées dans
les ganglions, cela prouve que le cancer a dépassé les limites de la prostate
et une intervention chirurgicale destinée à enlever la prostate est donc
inutile..
2) Biopsie :
Seul examen nécessaire est suffisant au diagnostic de cancer prostatique, son absence doit récuser tout traitement a visé antinéoplasique, un faisceau concordant d'élément clinique, et biologiques fut-il rassemblée. Aucun traitement irréversible ou prolonger n'est licite en son absence.
Réalisations pratiques de l'examen :
Quelle que soit la technique
utilisée, la ponction prostatique nécessite, une antibioprophylaxie. : les
régimes utilisés peuvent varier d'un praticien à l'autre, mais il comportera
toujours un antibiotique à pénétration prostatique (cotrimoxazole, ou
quinolones), prescrit de telle sorte qu'un taux sanguin détecter sitôt obtenue
au moment de l'examen.
La nécessité d'une hospitalisation
et d'une anesthésie est apprécié de manière variable selon le praticien, certains
la réservation au patient fragile et certains la pratique d'une manière
systématique. Toutefois la plupart des patients sont actuellement biopsies sans
anesthésie dans le cadre d'une intervention ambulatoire.
Les voies utilisées :
La voie
périnéal la plus ancienne est actuellement la moins utilisée. Son avantage
principal est représenté par son asepsie. Les lui traversa les nez désinfecter
est atteint cet élément la prostate. Ces inconvénients : la ponction est
douloureuse, ailettes précisées difficiles à contrôler. Elle est actuellement
réservée aux seules amputés du rectum.
La voie
transrectale et la voie d'élections. Son inconvénient théorique majeur et de
mettre en contact de la prostate avec la lumière rectale hyperseptique. Il y
ait toutefois minimisé par la finesse des aiguilles biopsie (18 G) et par
l’antibio-prophylaxie. Ces avantages : la ponction est pratiquement indolore.
Est
parfaitement guidé par la sonde échographie transrectale, réduisent quasi à
néant les ponctions ne ramenant pas de tissu prostatique.
3) Table de Partin.
Le risque d'extension extra capsulaire peut être évalué par
une estimation statistique pondérant les résultats taux de P.S.A, le grade
histologique et le stade de développement tumoral. Cette estimation statistique
est traduite sous la forme de table (dite table de Partin) qui permet alors de
calculer le risque d'extension extra capsulaire.
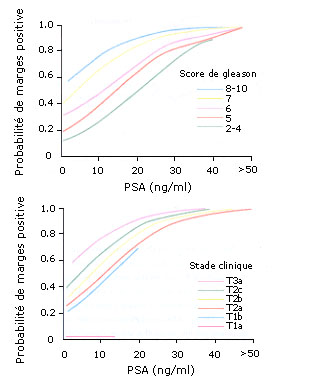
On peut remarquer que les passions qui ont le risque maximum
d'extension extra prostatique sont ceux dont le taux de P.S.A totale est
supérieur à 15 ng/ml, un score de Gleason(score histologique après biopsie)
entre 7 et 10 et un stade cliniqueT2b.
Lien : lien vers des
tables de Partin dynamiques :
table de Partin 1 : http://rattler.cameron.edu/prostate/partin/partin1form.html
table de Partin 2 : http://rattler.cameron.edu/prostate/partin/partin2form.html